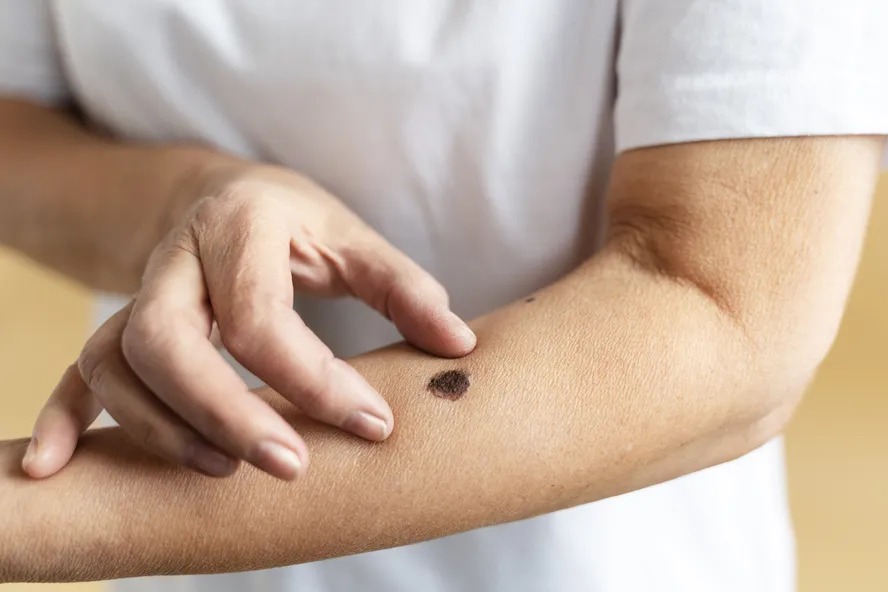
O mapeamento corporal é um dos exames mais eficazes para o rastreamento e diagnóstico precoce do câncer de pele, bem comum entre os pacientes que já tem histórico da doença ou tem fatores de risco mais elevados.
Muitas vezes, nós recebemos pacientes vindos de outros dermatologistas, clínicos gerais, oftalmologistas, ginecologistas, esteticistas e diversas outras áreas que têm acesso direto à pele do paciente durante as consultas. Saber quando indicar um paciente para o exame de mapeamento corporal vai contribuir muito, tanto para o diagnóstico precoce, quanto para a confiança entre médico e paciente. E é claro que a primeira indicação pode ser para a consulta com o dermatologista, dessa forma, o profissional especialista confirma se será realmente necessário o mapeamento ou não.
Mas quais são os critérios para indicar o paciente para à consulta ou para o mapeamento? Quais sinais clínicos devem despertar a suspeita? Como funciona o exame e qual o papel do dermatologista que o realiza? Se você já notou algo de diferente na pele de algum paciente e ficou em dúvida de como agir, continue lendo esse texto, pois vamos tirar as suas dúvidas!
“Por que o mapeamento corporal é importante para o diagnóstico precoce do câncer de pele?”
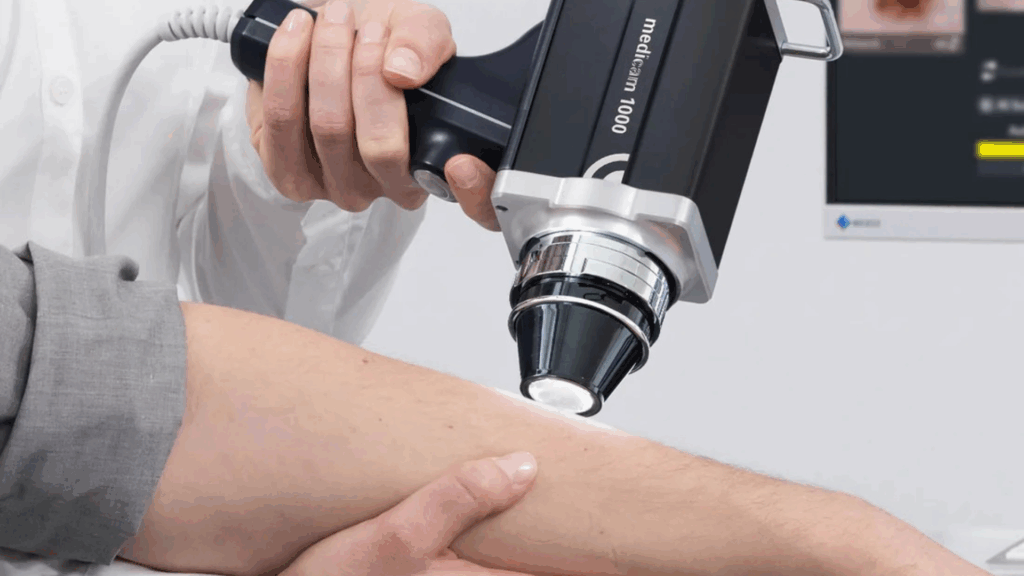
O mapeamento corporal tem um papel fundamental no diagnóstico precoce do câncer de pele! Isso porque é com ele que nós rastreamos e monitoramos as pintas e lesões na pele do paciente.
Para realizar o mapeamento, aqui na clínica da Dra. Caroline Guerra, utilizamos um aparelho chamado “FotoFinder”, que permite uma análise detalhada da pele, além de registrar e arquivar fotos para comparar com exames futuros. Dessa forma, conseguimos acompanhar de perto a evolução das lesões e suspeita de câncer na pele do paciente.
Esse diagnóstico precoce é muito importante, pois tanto o carcinoma basocelular quanto o melanoma têm chances muito altas de serem curados quando descobertos no início.
O melanoma, por exemplo, que é o tipo mais raro e também mais letal de câncer de pele, tem cerca de 90% de chance de cura quando descoberto precocemente.
Vale lembrar que a tecnologia, por mais avançada que seja, não substitui o olhar clínico treinado. O diagnóstico preciso depende diretamente da experiência e do conhecimento do profissional que conduz o exame. No caso da Dra. Caroline Guerra, sua especialização em Oncologia Cutânea é um diferencial importante: ela está preparada para reconhecer padrões sutis e alterações iniciais que podem passar despercebidas por olhos não treinados, o que torna o mapeamento corporal ainda mais eficaz e seguro para o paciente.
“Principais sinais de alerta: quando suspeitar de uma lesão cutânea?”
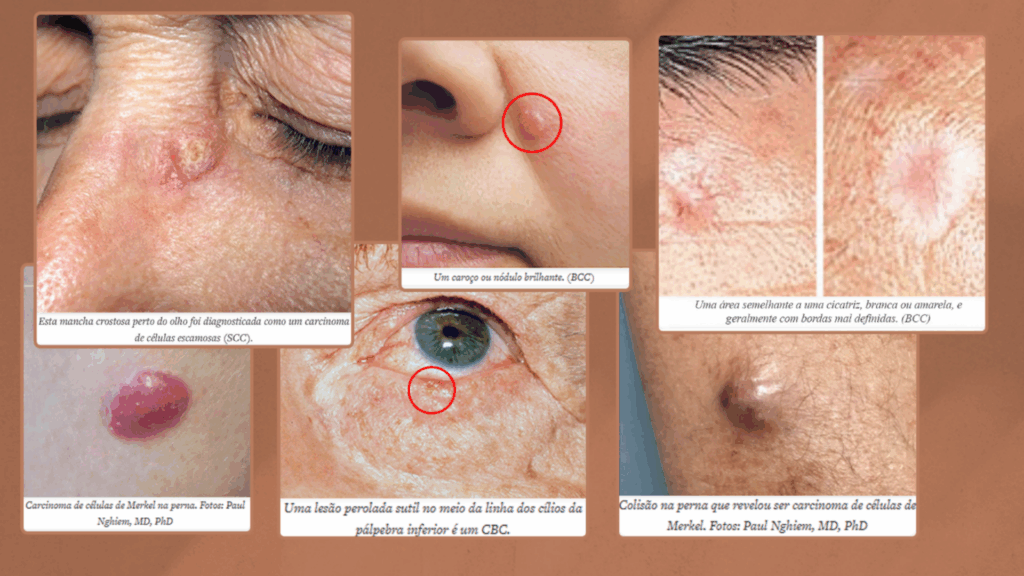
Sabemos que cada área da medicina tem um foco, mas também entendemos que o nosso compromisso com o bem-estar do paciente pode nos aproximar, e muito. Então, saber, mesmo que superficialmente, pelo menos os sinais de alerta, pode ajudar!
O câncer de pele, especialmente os de forma não-melanoma, são muito sutis, se apresentam como pintas ou lesões benignas, o que as tornam difíceis de notar, inclusive para o paciente, que geralmente não se queixa de dores ou sensações diferentes na região.
Mas, temos um método muito eficaz que pode te ajudar a identificar uma lesão suspeita. Trata-se do método “ABCDE”:
- A (Assimetria): geralmente, as lesões cancerígenas são assimétricas, com um lado diferente do outro, não são redondas e regulares como as lesões comuns.
- B (Borda): Enquanto as pintas normais se apresentam como círculos fechados, o câncer é irregular e possui bordas mal definidas e entalhadas.
- C (Cor): Ao contrário das pintas e lesões benignas que tem apenas uma cor, o câncer de pele pode apresentar várias cores em uma mesma lesão, como marrom, preto, branco, vermelho e até azulado.
- D (Diâmetro): Lesões com mais de 6mm de diâmetro são um sinal de alerta!
- E (Evolução): Se você já examinou o paciente uma vez e percebeu que alguma das pintas mudou (cresceu, mudou de cor ou formato) isso é um sinal de alerta também.
Outros sinais adicionais que devemos ficar de olho, principalmente em lesões não pigmentadas são feridas que não cicatrizam após semanas, crostas recorrentes na mesma região, lesões que sangram com facilidade, mesmo sem trauma, pápulas peroladas com ou sem telangiectasias e áreas descamativas, especialmente se forem fotoexpostas.
Pessoas com pele e cabelos claros, pessoas que ficam expostas ao sol, e principalmente, pessoas com o histórico da doença estão em uma lista de risco ainda maior, pois têm mais chance de desenvolver câncer de pele, especialmente não melanoma.
Outros pacientes de risco elevado:
— Transplantados renais ou hepáticos;
— Pacientes que fazem uso crônico de imunossupressores;
— Quem já teve câncer de pele previamente;
— Profissionais com alta exposição solar: agricultores, pescadores, atletas, motoristas.
Estudos mostram que o uso prolongado de imunossupressores pode aumentar em até 100 vezes o risco de carcinoma espinocelular (CEC).
“O que acontece após eu encaminhar um paciente para realizar o mapeamento corporal no consultório da Dra. Caroline Guerra?”
Após o mapeamento corporal com o Fotofinder, começamos o processo de análise, documentação e definição de conduta para cada lesão identificada.
Depois dessas etapas, nós seguimos de acordo com o resultado encontrado:
- Não há alterações suspeitas: o paciente recebe um laudo descritivo e é orientado a manter acompanhamento periódico, com nova avaliação dentro de 6 a 12 meses, conforme seu perfil de risco.
- Lesões suspeitas ou com alterações discretas: O paciente é agendado para revisão a curto prazo (geralmente em 3 meses), a fim de acompanhar a progressão e observar possíveis modificações. Essa conduta visa evitar biópsias desnecessárias, mas sem comprometer a vigilância precoce.
Lesões fortemente sugestivas de malignidade: A biópsia incisional, excisional ou a excisão direta pode ser indicada imediatamente, seguindo os protocolos clínicos. O procedimento, pode ser realizado pela Dra. Caroline Guerra, ou caso o profissional que encaminhou o paciente, seja habilitado e queira realizar a biópsia, ele também pode fazer. O fragmento coletado é enviado para análise histopatológica, que confirmará o diagnóstico definitivo.
O laudo completo, com imagens e interpretações, é disponibilizado para o profissional de origem (caso este seja dermatologista, oncologista ou deseje prosseguir em conjunto), para seguimento do plano terapêutico. Caso eu possa contribuir com algum caso ou trocar experiências sobre o acompanhamento de pacientes com risco elevado para câncer de pele, estou à disposição, clique aqui e entre em contato. Será um prazer somar no cuidado de quem confia em nós.